Ce sunt fibroamele uterine ?
Fibroamele uterine sunt tumori benigne care provin din uter. Deşi sunt compuse din fibre musculare netede aceleaşi ca peretele uterin (miometrul), ele sunt de multe ori mai dense decât miometrul. Fibroamele uterine sunt de obicei rotunde sau semirotunde ca forma.
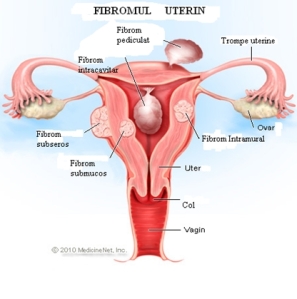
Fibroamele uterine sunt adesea descrise dupa pozitia lor fata de uter:
- Fibroamele subseroase sunt situate subseros (membrana mucoasa se afla pe partea exterioară a uterului). Acestea apar adesea localizate pe suprafaţa exterioară a uterului sau pot fi ataşate la suprafaţa exterioară de un pedicul;
- Fibroamele submucoasei (submucos) sunt situate în interiorul cavitatii uterine sub mucoasa uterina;
- Fibroamele intramurale sunt situate în peretele muscular al uterului.
Care sunt cauzele fibromului uterin ?
In general nu se stie exact de ce femeile dezvolta aceste tumori. Anomaliile genetice, modificări în factorul de creştere , anomaliile vasculare (vase de sange) pot juca un rol în dezvoltarea de fibroame. De asemeni, istoricul familial este un factor cheie, dar nu totdeauna femeile din aceiasi familie dezvolta fibromul uterin.
Rasa, de asemenea, pare să joace un rol.
Femeile de origine africană au de două-trei ori mai mult riscul de a dezvolta fibroam decât femeile de alte rase. Femeile de origine africană dezvolta, de asemenea, fibroame, la o vârstă mai tânără şi pot avea simptome de fibrom, la varsta de 20 de ani, spre deosebire de femeile caucaziene cu fibrom uterin, la care simptomele apar de obicei la varsta 30 şi 40 ani.
Alţi factori pe care cercetatorii i- au asociat cu un risc crescut de dezvoltare a fibroamelor au in vedere menstruatia inainte de varsta de 10 ani, consumul de alcool (în special bere), infectii uterine, şi tensiuni arteriale crescute (hipertensiune arterială).
Estrogenul are tendinţa de a stimula creşterea fibromului, în multe cazuri.
În primul trimestru de sarcină, până la 30% din fibroame se vor mări şi apoi micşora după naştere. În general, fibroamele au tendinţa de a se micsora dupa menopauza, dar terapia hormonala post-menopauză poate cauza ca simptomele sa persiste.
În general, aceste tumori sunt destul de comune şi apar la până la 50% dintre femei. De cele mai multe ori, fibromul uterin nu cauzeaza simptome sau probleme şi o femeie cu fibrom este de obicei inconştienta de prezenţa lui.
Care sunt simptomele de fibrom uterin?
Cele mai multe femei cu fibrom uterin nu au simptome.
Cu toate acestea, sângerările abundente ( menstruatie abundenta) sunt cel mai comun simptom al prezentei fibromului. În cazul în care tumorile sunt aproape de mucoasa uterina, sau pot interfera cu fluxul de sânge la căptuşeală, acestea pot provoca perioade grele, perioade dureroase, perioade prelungite sau spotting între doua menstruaţii.
Femeile cu sângerare excesivă din cauza fibroamelor pot dezvolta anemie si deficit de fier. Fibroamele uterine care se deteriorează, uneori, pot provoca dureri severe, localizate.
Fibroamele pot provoca, de asemenea, o serie de simptome, în funcţie de dimensiunea lor, amplasarea în uter şi cât de aproape sunt de organele pelviene adiacente.
Fibroamele mari pot cauza:
• presiune;
• durere pelviană;
• presiune asupra vezicii urinare frecventă, sau chiar obstrucţionare;
• presiune pe rect, cu dureri in timpul defecatiei.
Desi fibroamele nu interfera cu ovulatia, unele studii sugereaza ca acestea pot afecta fertilitatea şi duce la rezultate scazute a mentinerii sarcinii. În special, fibroamele submucoase pot deforma cavitatea uterina interioara fiind puternic asociate cu scăderea fertilităţii.
Fibromul uterin netratat prezintă un risc?
Pentru cea mai mare parte, fibromul uterin care nu provoca o problemă pentru femeie poate fi lasat netratat. În unele cazuri, chiar si fibroamele care nu provoacă simptome necesita indepartarea sau cel puţin tinute apropiat sub observatie.
Creşterea rapidă este un motiv sa ne uitam mai atent, deoarece o formă canceroasa rară de fibrom (ne referim la leiomiosarcom = este de obicei o tumoare cu creştere rapidă) şi nu poate fi diferenţiată de un fibrom benign prin examen ecografic , RMN, sau alte studii imagistice .
Cu toate acestea, acest tip de tumora apare în mai puţin de 1% din fibromul uterin.
Un alt risc de a lăsa aceste tumori singure este că ele cresc, uneori, la o dimensiune care cauzeaza simptome semnificative în cele din urmă si prin urmare, necesită îndepărtarea.
Dacă fibroamele cresc suficient de mari, o intervenţie chirurgicală pentru a le elimina poate deveni mai dificil şi riscant.
Ocazional, fibroamele sunt cauza de avorturi recurente si dacă acestea nu sunt eliminate , femeia nu poate fi capabilă să susţină o sarcină .
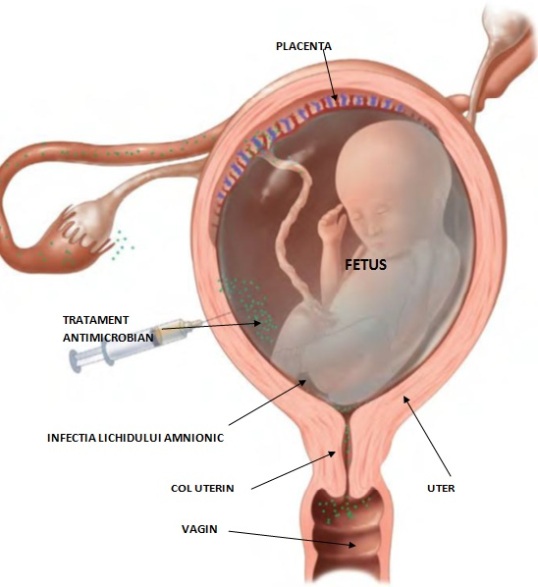
Care sunt riscurile de fibroame uterine in timpul sarcinii?
Fibroamele uterine sunt identificate la aproximativ 10% din femeile gravide. Unele studii au arătat un risc crescut de complicatii ale sarcinii, în prezenţa de fibroamelor , cum ar fi: sângerarea in primul trimestru de sarcina, schimbarea pozitiei fatului (prezentare pelviană), desprinderea de placenta, avortul spontan, incetinirea cresterii fatului intrauterin, nastere prematura, inertie in timpul travaliului, obstructia canalelor de nastere, hemoragie postpartum.
Fibroamele, de asemenea, au fost asociate cu un risc crescut de cezariană.
Dimensiunea fibromului şi localizarea sa precisă la nivelul uterului sunt susceptibile de a fi factori importanţi în determinarea dacă un fibrom provoacă complicaţii obstetricale.
Care sunt modurile obişnuite de diagnosticare a fibromul uterin?
Fibroamele uterine sunt diagnosticate prin examinare pelviana si chiar mai frecvent prin ecografie. Deseori, o masă pelviana nu poate fi determinată a fi un fibrom doar prin examen pelvian şi este recomandat un examen ecografic pentru diferenţierea aceastora de la alte situatii cum ar fi tumori ovariene.
Scanarile RMN si CT pot juca de asemenea un rol important in diagnosticarea fibroamelor , dar cu ecograful este cel mai simplu, mai ieftin, şi aproape fără îndoială cea mai bună tehnică pentru imaginea pelvisului. Ocazional, atunci când se încearcă să se stabilească dacă fibromul este prezent în cavitatea uterină (cavitatea endometriala), se recomanda o sonohisterogrfie de diagnostic sau histerescopie de diagnostic pentru evaluarea cavitatii uterine.
Care este tratamentul pentru fibromul uterin?
1)Tratamente chirurgicale
Există multe modalităţi de gestionare a fibroamelor uterine si metodele chirurgicale sunt de baza. Cand tratamentul chirurgical este necesar posibilele intervenţii chirurgicale includ :
- histerectomia (sau extirparea uterului şi totodata a fibroamelor cu ea);
- miomectomia este îndepărtarea selectivă doar a fibroamelor la nivelul uterului- miomectomia poate fi realizata printr-un laparoscop sau cu incizie deschisa pe peretele abdominal.
- o altă tehnică pentru tratarea fibroamelor este cunoscuta ca embolizarea arterelor uterine (EAU).Studiile sunt în curs de desfăşurare pentru a evalua rezultatele pe termen lung a EAU.
2)Tratamente medicale
Tratamentele nechirurgicale sunt de obicei de natura hormonala şi includ utilizarea de medicamente care pot opri productia de estrogen din ovare (analogi GnRH). Aceste medicamente sunt date pe o perioada de trei până la şase luni şi induc o hypoestrogenie (estrogen scăzut). Efectele secundare ale acestor medicamente sunt similare cu simptomele de perimenopauza şi pot include bufeuri, tulburări de somn, uscaciune vaginala, şi modificări ale dispoziţiei sexuale .
Folosirea tratamentelor de natura analogi GnRH pe termen lung ( mai mult de 12 luni) duc la pierderea de substanţă osoasă si implicit la osteoporoza aceasta fiind cea mai gravă complicaţie.
Aceste medicamente pot fi de asemenea folosite ca tratament preoperator înainte ca pacienta sa fie supusa tratamentului chirurgical de fibrom.
Danazol (Danocrine) este un hormon steroid androgenic care a fost utilizat pentru a reduce sângerarea la femeile cu fibrom uterin, deoarece acest medicament determină ca menstruaţia să înceteze. Cu toate acestea, danazol nu pare a micsora dimensiunea fibroamelor. Danazol este, de asemenea, asociat cu efecte secundare semnificative, incluzand cresterea in greutate, crampe musculare, scăderea marimii sanilor, acnee, hirsutism (cresterea parului necorespunzătoare), tenul gras, schimbari de dispozitie, depresie, scăderea lipoproteine cu densitate mare (HDL sau “colesterolul bun”), nivelurile , şi creşterea nivelului de enzime hepatice.
Administrarea de raloxifen (Evista) (un medicament utilizat pentru prevenirea şi tratarea osteoporozei la femeile în postmenopauză) a fost demonstrat ca ar reduce dimensiunea fibroamelor la femeile în postmenopauză, dar rezultate cu acest tratament la femeile în premenopauză au fost contradictorii.
Utilizarea steriletelor hormonale ( Mirena) este cea mai buna alternativa la histerectomie in cazul fibroamelor cu dimensiunea sub 3 cm .
De asemeni contraceptivele orale sunt folosite pentru a trata sângerari anormale asociate cu fibroame, dar acestea nu micsoreaza fibromul insusi . Utilizarea de contraceptive orale a fost asociată cu un risc scăzut de fibroame în curs de dezvoltare, astfel încât unele femei pot beneficia de utilizarea lor în acest scop.
Articol scris de Dr.Majid Vahdani – medic specialist obstetrica – ginecologie in cadrul Centrului Medical Sphera (membru IDS Grup)